Un patient touché par un accident vasculaire cérébral qui ne peut plus avaler se retrouve rapidement confronté à une nécessité concrète : assurer les apports nutritionnels sans utiliser la bouche. Les équipes médicales évaluent alors des solutions techniques pour maintenir l’état nutritionnel et prévenir les complications métaboliques.
Ces alternatives vont de dispositifs médicaux bien codifiés à des pratiques plus controversées qui relèvent de la spiritualité. Chacune repose sur des principes différents et impose des choix clairs en termes de risques, de bénéfices et de suivi.
Sommaire
Les méthodes non orales
Alimentation par sonde
L’alimentation par sonde vise à fournir des solutions nutritives directement dans le tube digestif lorsqu’il est dangereux ou impossible de manger par la bouche. Les deux dispositifs principaux sont la sonde nasogastrique et la sonde gastrostomique.
La sonde nasogastrique est insérée par le nez jusqu’à l’estomac pour un usage souvent temporaire. La gastrostomie est posée par voie chirurgicale ou endoscopique et convient aux besoins à long terme.
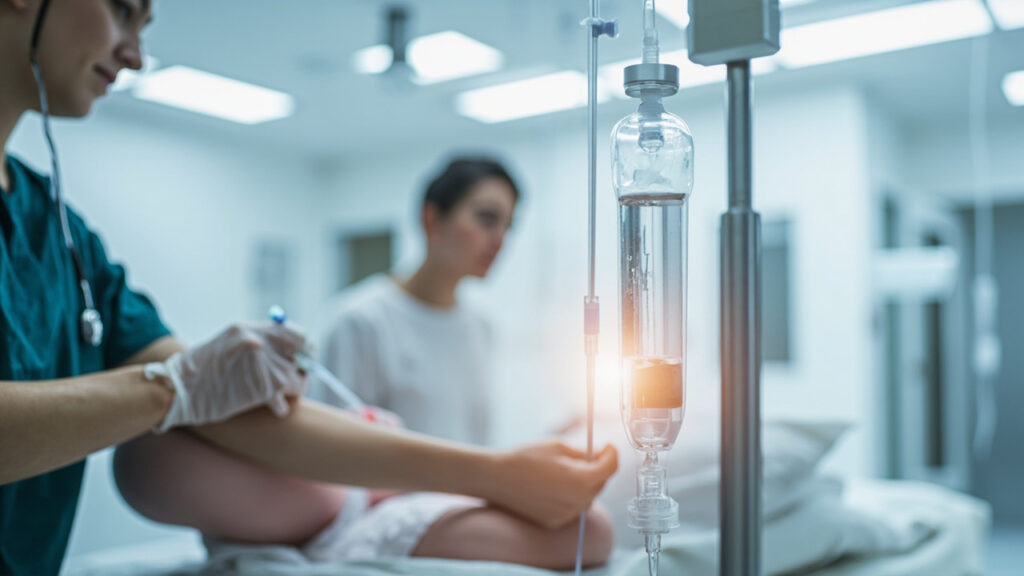
Alimentation intraveineuse (iv)
La nutrition parentérale consiste à administrer des nutriments directement dans la circulation sanguine via un cathéter veineux. Cette méthode est choisie lorsque le tube digestif ne peut pas être utilisé ou doit être totalement contourné.
Elle permet d’apporter glucides, protéines, lipides et électrolytes adaptés au métabolisme du patient, mais exige une surveillance rapprochée et une gestion stricte des complications infectieuses et métaboliques.
Jeûne et pratiques spirituelles
Certaines traditions évoquent la possibilité de réduire ou remplacer l’alimentation physique par des pratiques spirituelles ou énergétiques. Ces démarches sont souvent décrites en dehors du cadre médical et reposent sur des témoignages individuels.
Les autorités de santé mettent en garde contre les risques de carences et de déshydratation, car ces pratiques ne remplacent pas les apports nutritifs essentiels selon les connaissances médicales actuelles.
Indications et usages cliniques
Indications médicales courantes
Les indications principales concernent les troubles de la déglutition, les obstructions ou les échecs fonctionnels du tube digestif et certaines situations en réanimation. La dysphagie post-AVC affecte environ la moitié des patients au stade aigu, justifiant des solutions alternatives pour limiter le risque de fausse-route.
En oncologie, après des interventions de la sphère ORL, et en gériatrie avancée, la décision d’installer une sonde ou d’initier une nutrition parentérale dépend d’une évaluation pluridisciplinaire. Le projet de soin et la qualité de vie guident souvent le choix.
Cas clinique illustratif
Cas : Mme L., 78 ans, AVC hémiplégique avec dysphagie sévère. Après cinq jours de tentatives d’alimentation orale, une sonde nasogastrique a été mise en place, puis remplacée par une gastrostomie après bilan nutritionnel et discussion familiale.
Cette stratégie a permis de stabiliser le poids, d’améliorer l’état cutané et de réduire les hospitalisations pour pneumopathie d’inhalation.
Risques, complications et précautions
Principaux dangers
Les dispositifs non oraux comportent des risques majeurs : infections locales ou systémiques, complications mécaniques et déséquilibres électrolytiques. La surveillance infirmière et médicale régulière est essentielle pour détecter et corriger ces problèmes rapidement.
Sur le plan psychologique, la perte de la fonction orale peut entraîner un sentiment de deuil alimentaire et altérer la relation sociale liée aux repas. Un accompagnement psychologique et une communication claire avec le patient et la famille sont indispensables.
Mesures préventives et contrôle
- Hygiène rigoureuse des points d’entrée et des connectiques pour diminuer le risque d’infection.
- Contrôle biochimique régulier : glycémie, bilan ionique, bilan hépatique et rénal pour adapter les apports.
- Éducation des aidants et du personnel pour la manipulation et la surveillance.
Options complémentaires et amélioration de l’expérience alimentaire
Approches non techniques
L’alimentation consciente et la mastication adaptée restent des leviers importants lorsque l’alimentation orale est partiellement préservée. Ces pratiques améliorent la digestion et la satisfaction sensorielle liée au repas.
Des protocoles de rééducation de la déglutition peuvent parfois permettre un retour progressif à une prise orale sécurisée. La collaboration entre orthophoniste, diététicien et médecin est déterminante.
Alternatives pratiques à considérer
- Renutrition progressive sous contrôle médical après un sevrage de la nutrition parentérale.
- Solutions orales épaissies pour réduire le risque d’aspiration chez les patients avec troubles de la déglutition.
Comparaison technique des dispositifs
| Type | Accès | Durée d’utilisation | Avantages / risques |
|---|---|---|---|
| Sonde nasogastrique | Nez → estomac | Courte à moyenne | Simple à poser / risque d’extraction et inconfort nasal |
| Gastrostomie | Paroi abdominale → estomac | Moyenne à longue | Stable et tolérable / risque infectieux local et chirurgie |
| Nutrition parentérale | Voie veineuse centrale | Variable selon indication | Permet bypass digestif / risque d’infection et de surcharge métabolique |
Exemple de composition d’une perfusion parentérale
| Élément | Quantité indicative |
|---|---|
| Glucides | 50–60 % des kcal totales |
| Protéines | 1,2–2,0 g/kg/j selon l’état catabolique |
| Lipides | 20–30 % des kcal totales |
« La prise en charge nutritionnelle est un acte médical à part entière ; mal conduite, elle peut nuire autant qu’elle soigne. » — Principes de nutrition clinique.
Vers des choix éclairés
La décision de recourir à une alimentation non orale repose sur une évaluation clinique précise, des objectifs de soin définis et une information claire des proches. Les équipes pluridisciplinaires pèsent les bénéfices immédiats pour la survie et le risque d’effets indésirables à moyen terme.
En pratique, il faut combiner technique, surveillance et accompagnement psychologique pour optimiser la prise en charge et respecter la dignité du patient. Les alternatives spirituelles ou non conventionnelles exigent une prudence renforcée et ne remplacent pas les apports nutritionnels validés.
Lorsque la nutrition parentérale ou par sonde est instaurée, le suivi doit être planifié : bilans biologiques réguliers, surveillance des sites d’accès et réévaluations périodiques de la possibilité de réintroduire l’alimentation orale. Les familles impliquées doivent recevoir des consignes claires et un soutien adapté.
En fin de parcours, la priorité reste la qualité de vie et la cohérence du projet thérapeutique ; chaque option doit être discutée au cas par cas, avec des objectifs réalistes et mesurables.
FAQ
Les principales méthodes sont l’alimentation par sonde (sonde nasogastrique ou gastrostomie) et la nutrition parentérale intraveineuse. Elles répondent à des indications médicales précises et nécessitent surveillance, bilans biologiques et suivi pluridisciplinaire.
La sonde nasogastrique est souvent choisie pour une durée courte à moyenne, lors d’une récupération attendue. La gastrostomie est préférée pour un besoin d’alimentation à long terme après évaluation, discussion familiale et bilan nutritionnel.
La nutrition parentérale expose à des risques infectieux liés au cathéter, à des désordres métaboliques (glycémie, électrolytes), à des complications hépatiques et à une surveillance intensive nécessaire pour prévenir ces complications.
Les pratiques spirituelles et le jeûne ne remplacent pas les apports nutritifs validés médicalement. Elles comportent un risque réel de déshydratation et de carences ; il faut privilégier les solutions médicales et informer l’équipe soignante.
La réintroduction se fait progressivement sous contrôle médical et orthophonique, avec rééducation de la déglutition, textures adaptées et bilans réguliers pour sécuriser la reprise et prévenir les risques d’aspiration.






